
胃カメラ(胃内視鏡検査)Upper GI endoscopy

胃カメラ(胃内視鏡検査)Upper GI endoscopy
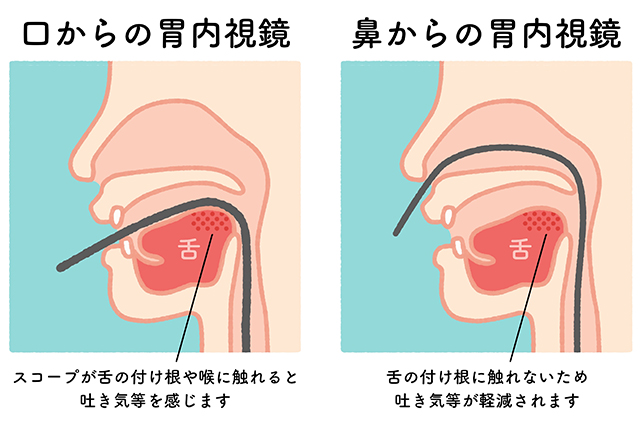
経鼻ルートによる内視鏡は、経口ルートによる内視鏡と比べるととても細く、よほど鼻腔が細い方(およそ20人に1人程度)以外はスムーズに鼻腔を通過します。また、経鼻ルートによる内視鏡検査では、嘔吐販社を誘発する部位を通過しないので、経口ルートによる内視鏡と異なり嘔吐反射はまず起こりません。唯一つらいと感じる可能性があるのは「喉の奥」ですので、この部分をスプレーで麻酔し、内視鏡に潤滑ゼリーを十分に塗ります。
画像強調内視鏡技術(IEE:Image Enhancement Endoscopy)でLCI/BLI特殊光を用い観察することで、食道がん、胃がん、腸上皮化生などの病変の詳細な観察が可能です。

当院では、平日検査の時間が取れない方のために、土曜日も胃カメラ検査を行っております。お気軽にご相談ください。
検査枠が空いている場合には、前日夜7時以降にお食事を一切取られておらず、来院時の血圧も正常であれば初診当日の検査が可能である場合があります。持病があり、お薬を内服されている場合には、そのお薬を休薬すべきか、休薬出来るか、休薬する場合にはいつから休薬すべきかなど検討が必要です。ご希望の場合には必ず事前にお問い合わせください。
注意事項:経鼻ルートによる胃内視鏡検査は鎮静薬を使用しないのが原則です(鼻腔を2段階で局所麻酔、咽頭をスプレー麻酔、内視鏡スコープには潤滑ゼリーを添付します)。約8~9割の方がほぼ楽に検査を完了されます。鎮静薬を使用しなくても思ったより楽だとおっしゃる方も多いです。どうしても鎮静薬をご希望の方はご相談ください。
Note: As a general rule, sedatives are not used for gastroscopy performed through the nasal route (local anesthesia is applied to the nasal cavity in two stages, spray anesthesia is applied to the pharynx, and lubricating jelly is attached to the endoscope). Approximately 80-90% of people complete the test easily. Many people say that it is easier than they expected, even without the use of sedatives. If you really need sedatives, please contact us.
1
検査予約
胃内視鏡検査をご希望の場合、事前に外来を受診していただき、診察ののちに予約をいたします。常用薬とりわけ抗凝固薬、抗血小板薬(血液をサラサラさせる薬剤)の内服、麻酔薬アレルギーの有無などを確認させていただきます(他のクリニックからのご紹介の場合は、お電話で予約可能な場合があります)。
2
検査前日
夕食は21時までに済ませてください。水、お茶、スポーツドリンクは夜間も摂取可能です。
3
検査当日
4
検査
体調にお変わりがないか確認後、鼻腔内麻酔処置ののち、検査を開始します。鎮静剤は原則使用いたしません。リラックスした状態で検査を受けていただきます。
※検査時間:5~10分程度
5
検査後
検査終了後は医師より検査結果について説明があります。
※万が一、鎮静剤を使用した場合、当日は車の運転、バイク、自転車のご利用はできません。また、付き添い、お迎えの方の手配が必要です。
食道は食道入り口部から食道胃接合部までの約25cmの長さがあります。内視鏡を用いた早期食道がんの診断では、表面の凹凸、発赤調の色調変化、血管透見の消失を参考に、特殊光(BLI/NBI)下にbrownish area(BA)として検出します。食道表在がんを診断するうえで、もう一つ重要なのが、病変内の上皮乳頭内血管ループ(Intra-epithelial Papillary Capillary Loop: IPCL)です。表在がんの場合はこのIPCLが拡張して通常内視鏡でもドット状血管として観察することができます。がんではなく炎症性変化による病変の場合でもBAやドット状血管を認める場合はありますので、依然、病理検査による最終診断が必要です。食道がんは粘膜内にとどまる病変のみが早期がんであり、粘膜下に浸潤した場合は早期がんとは呼びません。粘膜下に浸潤した場合のリンパ節転移率は胃がんの2倍になりますので、胃がん以上に早期診断が重要です。
食道がんでも、食道胃接合部のがんは状況が違ってきます。この部位では胃酸の逆流があると逆流性食道炎を起こします。食道粘膜はもともと扁平上皮なのですが、逆流性食道炎により扁平上皮が円柱上皮に変化します。この円柱上皮化した部分は、色調が変化するので内視鏡ですぐにわかります。この円柱上皮化した粘膜をバレット粘膜と呼びます(米国では、円柱上皮からさらに腸上皮化生を伴った場合をバレット粘膜と呼びます)。すなわち、バレット粘膜は本来の食道胃接合部(EGJ: Esophago-Gastric Junction)と扁平上皮・円柱上皮接合部(SCJ: Squamous-Columnar Junction)の間の部分となります。バレット粘膜を持つ食道をバレット食道と呼びます。そしてバレット粘膜が3cm未満の場合がSSBE(Short Segment Barrett’s Esophagus)、3cm以上の場合がLSBS(Long Segment Barrett’s Esophagus)です。LSBEの場合はバレット粘膜由来のがん(バレット食道腺がん)のリスクがより高くなります。欧米ではLSBEの頻度が高く、また食道がんの半分以上が腺がんであることから、その発生母地であるLSBEのサーベイランスを積極的に行い、必要に応じて予防治療します。
逆流性食道炎は胃食道逆流症:Gastro Esophageal Reflux Disease (GERD)があることにより食道下端の食道胃接合部に “びらん” を生じる病態です。内視鏡により明確に診断でき、改定ロサンゼルス分類によりその程度を客観的に評価します(Grade M, A, B, C, D)。食道炎が持続するとバレット粘膜を生じることがあり、こちらはプラハ分類によりその長さを客観的に評価します。例えば全周長(C)が3cmで、最大長(M)が5cmなら、C3M5となります。このバレット粘膜の長さはバレット食道腺がんを合併するリスクと相関があります。胸やけ、つかえ感、咽頭違和感がある方は、是非一度検査されることをおすすめします。
胃がんの早期診断には内視鏡検査が必須で、特殊光(LCI)によるスクリーニングと、疑わしい病変にはインジゴカルミン染色が有用で、病変部を生検することにより病理学的にも確認し、確定診断となります。胃がんの一番の危険因子はヘリコバックター・ピロリ菌ですが、このピロリ菌に対する除菌治療を行い除菌に成功した場合でも、胃粘膜萎縮と腸上皮化成は一部残ります。このため、胃がんのリスクも低下したとはいえ残ります。この場合、残存した腸上皮化生などの変化により早期診断が難しい場合があり、より丁寧な検査が必要です。胃がんの粘膜下に浸潤した場合のリンパ節転移陽性率は、食道がんよりは低いのですが、大腸がんと比較すると高く、やはり早期発見が重要です。
| 項目 | 1割負担 | 3割負担 |
|---|---|---|
| 胃カメラ検査のみ | 約1,500円 | 約4,500円 |
| 胃カメラ検査+病理組織検査 | 約3,500~4,000円 | 約9,000~11,000円 |
上記はあくまで参考料金であり、実際の診療・検査内容によって料金が変わることがあります。また診察料、採血費用などが別途必要となります。
Page Top